說實話,我第一次聽到青光眼這個詞時,還以為是什麼罕見疾病,後來才知道它其實很普遍。青光眼治療可不是開玩笑的,如果拖太久,視力損失可能是永久性的。我有个朋友就是輕忽了早期症狀,結果現在得定期回診控制眼壓,生活品質大打折扣。
青光眼治療的核心目標是什麼?很簡單,就是降低眼壓,防止視神經進一步受損。但你知道嗎?不是所有青光眼患者症狀都一樣,有些人甚至完全沒症狀,等到發現時視野已經缺了一塊。這點真的讓人頭皮發麻。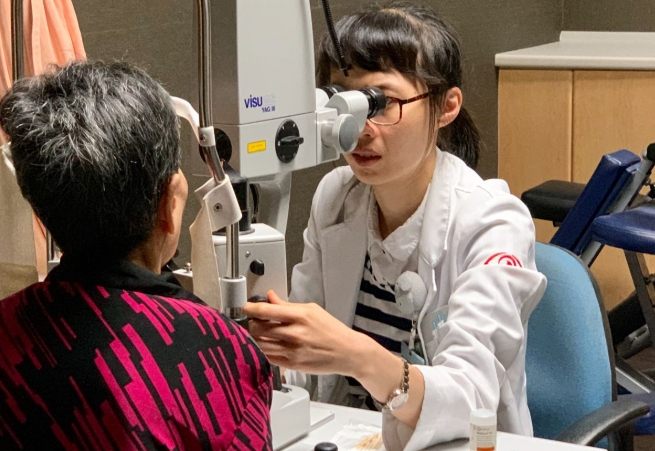
青光眼是什麼?為什麼需要及早治療?
青光眼其實是一群眼部疾病的統稱,主要特徵是視神經受損,通常和高眼壓有關。視神經就像眼睛的數據線,一旦受損,訊息傳不到大腦,視野就會慢慢消失。最可怕的是,這種損傷是不可逆的。
台灣的統計數據顯示,40歲以上人口中,約有2%到3%罹患青光眼。隨著人口老化,這個數字還在上升。根據衛生福利部的資料,青光眼是成年人失明的主要原因之一,但早期發現的話,有九成以上的失明是可以避免的。
我常想,如果大家都能更了解青光眼治療的重要性,應該能挽救不少人的視力吧。
青光眼的主要類型
青光眼不是單一疾病,而是分為幾種主要類型,每種的治療策略也不太一樣:
- 原發性開角型青光眼:這是最常見的類型,排水通道慢慢堵塞,眼壓逐漸升高。患者通常沒什麼感覺,等到發現時視神經已經受損。
- 閉角型青光眼:排水通道突然被虹膜堵住,眼壓急遽上升,會伴隨劇烈眼痛、頭痛、視力模糊等急性症狀,需要立即就醫。
- 正常眼壓性青光眼:眼壓正常,但視神經還是受損了,這類型特別棘手,可能需要更積極的治療。
不同类型的青光眼治療方法也有所差異,這點我們後面會詳細討論。
青光眼治療方法全解析
講到青光眼治療,大多數人第一個想到的就是點眼藥水。沒錯,藥物治療確實是第一線選擇,但絕非唯一選擇。現在的青光眼治療已經發展出很多種方式,從保守到積極,各有優缺點。
我個人認為,選擇治療方式時,不能只聽醫生說,自己也要做功課。畢竟每種治療都有它的副作用和限制。
藥物治療:最常見的起步選擇
藥物治療是大多數青光眼患者的首選,主要是透過眼藥水來降低眼壓。這些藥水的作用機制各不相同:
| 藥物類型 | 作用原理 | 常見副作用 | 適用對象 |
|---|---|---|---|
| 前列腺素類似物 | 增加房水排出 | 眼睛發紅、睫毛變長 | 多數開角型青光眼 |
| β受體阻斷劑 | 減少房水生成 | 心跳變慢、氣喘患者慎用 | 無心肺疾病患者 |
| α受體激動劑 | 雙重作用機制 | 口乾、嗜睡 | 多種青光眼類型 |
| 碳酸酐酶抑制劑 | 減少房水生成 | 口苦、頻尿 | 其他藥物無效時 |
使用眼藥水有個小技巧很多人不知道:點完藥水後要輕輕按壓內眼角1-2分鐘,這樣可以減少藥水流入喉嚨引起的苦味,也能增加藥效。我朋友一開始不知道這點,每次點完藥都覺得嘴巴苦到不行。
藥物治療雖然方便,但需要長期堅持,而且有些人會產生耐受性,效果越來越差。這時候就需要考慮其他青光眼治療選項了。
雷射治療:微創選擇
當藥物效果不佳或副作用太大時,雷射治療是個不錯的選擇。現在的雷射技術已經很進步,創傷小,恢復快。常見的雷射青光眼治療包括:
- 雷射小樑成形術(SLT):這是我認為比較溫和的治療方式,用低能量雷射刺激排水系統,改善房水流出。效果通常可以維持數年,而且可以重複施作。
- 雷射虹膜切開術:主要用於閉角型青光眼,在虹膜上打個小洞,讓房水流通更順暢。這個手術其實很快,門診就能完成。
- 雷射睫狀體光凝術這算是比較積極的治療,直接減少房水生成,通常用於晚期或難治型青光眼。
雷射治療的優點是恢復快,但效果可能不是永久的。有些人幾年後眼壓又會慢慢升高,需要再次治療或轉為手術。
手術治療:最後的防線
當藥物和雷射都無法有效控制眼壓時,手術就是必要的選擇。說實話,聽到要動眼睛手術,大多數人都會害怕,但現在的手術已經比過去安全很多了。
常見的青光眼手術包括:
小樑切除術:這可以說是青光眼手術的經典款,創造一個新的排水通道讓房水流出。效果通常不錯,但術後需要細心照顧,避免感染。
我認識的一位眼科醫生說,現在還有更先進的微創青光眼手術(MIGS),創傷更小,恢復更快。這類手術通常會結合白內障手術一起進行,一舉兩得。
另外還有引流管植入術,把引流管植入眼内,帮助房水排出。这种手术适合复杂病例,但成本较高。
無論選擇哪種青光眼治療方式,都要和醫生充分討論,了解利弊得失。畢竟每個人情況不同,沒有一體適用的解決方案。
青光眼治療的費用與保險給付
錢永遠是現實問題。青光眼治療的費用從幾百元到幾十萬元不等,差異很大。
基本的藥物治療,一個月可能只要幾百元,但如果是複雜手術,可能要十幾萬元。台灣的健保對部分青光眼治療有給付,但自費項目也不少。
我整理了一下常見治療的大致費用範圍(僅供參考,實際以醫療院所報價為準):
| 治療方式 | 健保給付情況 | 自費金額範圍 | 備註 |
|---|---|---|---|
| 藥物治療(月) | 部分給付 | 200-1,500元 | 依藥品而定 |
| 雷射治療 | 有條件給付 | 5,000-20,000元 | 單眼價格 |
| 小樑切除術 | 大部分給付 | 10,000-30,000元 | 含自費材料 |
| 微創青光眼手術 | 部分給付 | 30,000-80,000元 | 單眼價格 |
| 引流管植入 | 有條件給付 | 100,000-200,000元 | 依產品而定 |
健保給付的詳細規定可以參考全民健康保險署的網站。我建議在決定治療方式前,先了解自己的保險狀況,有些商業保險會給付部分自費項目。
老實說,這些費用對一般家庭來說是筆不小的開銷,但換來的是視力的保障,我個人認為還是值得的。
青光眼治療的副作用與風險管理
任何治療都有風險,青光眼治療也不例外。了解可能的副作用,才能做好心理準備和應對措施。
藥物治療最常見的副作用是眼睛刺激感、視力暫時模糊,有些藥物還會影響心肺功能。我朋友就用過一種會讓心跳變慢的藥水,後來因為他本身心跳就偏慢,醫生只好換藥。
雷射治療的風險相對較低,但可能出現暫時性眼壓升高、發炎反應,極少數情況下會加速白內障形成。
手術治療的風險就比較多了,包括感染、出血、眼壓過低或過高、白內障加速等。雖然發生嚴重併發症的機率不高,但還是要謹慎選擇經驗豐富的醫生。
怎麼降低風險?我認為有幾點很重要:
- 選擇合格的醫療院所和醫生
- 術前充分溝通,了解可能的併發症
- 嚴格遵守術後照護指示
- 定期回診追蹤
台灣眼科學會有提供眼科醫師名單,可以幫助找到合適的醫生。記住,好的醫病溝通是成功治療的一半。
青光眼治療後的日常生活與預防
治療結束不代表萬事OK,後續的保養同樣重要。青光眼是慢性病,需要長期抗戰。
生活習慣的調整可以幫助控制眼壓:
- 避免憋氣用力:像吹樂器、重訓這類會讓眼壓瞬間升高的活動要小心
- 控制咖啡因:大量咖啡因可能會讓眼壓升高,適量就好
- 睡眠姿勢:側睡時避免壓到眼睛,枕頭可以稍微墊高
- 規律運動:溫和的有氧運動有助於降低眼壓
我發現很多患者會忽略定期回診的重要性。即使感覺良好,也要按時追蹤,因為青光眼的進展往往是無聲無息的。
飲食方面,多攝取富含抗氧化物的食物(如深綠色蔬菜、莓果)對眼睛健康有幫助。雖然沒有直接證據顯示特定食物可以治療青光眼,但均衡飲食對全身健康都有好處。
常見問題解答
問:青光眼可以完全治癒嗎?
答:很遺憾,現階段的青光眼治療主要是控制病情,防止進一步惡化,無法讓已經受損的視神經恢復。但及早治療可以保住現有視力,避免失明。
問:點眼藥水時為什麼要壓內眼角?
答:壓内眼角可以减少药物通过鼻泪管流入喉咙,降低全身性副作用,同时增加药物在眼部的停留时间,提高疗效。
問:青光眼治療需要一輩子嗎?
答:大多數情況下是的,因為青光眼是慢性病。但治療方式可能會隨病情變化而調整,定期追蹤很重要。
問:什麼情況下需要考慮手術?
答:當藥物和雷射都無法有效控制眼壓,或視野缺損持續惡化時,就應該考慮手術。每個人的情況不同,最好與醫生詳細討論。
問:青光眼會遺傳嗎?
答:有些類型的青光眼有家族傾向,如果直系親屬有青光眼,自己應該更早開始定期檢查。建議40歲以上有家族史者每年檢查一次。
這些問題都是患者在面對青光眼治療時最常遇到的困惑,我希望這些解答能幫助大家更了解這個疾病。
結語
青光眼治療是一條漫長的路,但絕不是絕路。隨著醫學進步,現在的治療選擇比過去多很多,效果也更好。
最重要的還是早期發現、早期治療。我建議40歲以上的人每年都應該做一次完整的眼睛檢查,有家族史的人更要提前開始。
如果你或家人正在面對青光眼,不要灰心。現代醫學有很多方法可以幫助控制病情,保持現有視力。找個值得信賴的醫生,好好配合治療,大多數患者都能維持良好的生活品質。
記住,視力是無價之寶,值得我們用心守護。


















發表留言